Autores
Raquel Fernández Blanco a, María de Ángeles Ciarelli b, Emilia Fernández de Navarrete c, María Emilia Agüero d
Introducción
Las unidades de cuidados intensivos (UCI) son áreas asistenciales especializadas para pacientes que presentan un estado crítico de salud con compromiso de las funciones vitales (respiratoria, hemodinámica o neurológica). Las principales patologías que provocan estos ingresos, son las enfermedades cardiovasculares, cerebrovasculares, insuficiencias renales, sepsis en estados críticos, trastornos neuromusculares, insuficiencias respiratorias, hemorragias digestivas, fallos hepáticos, entre otras. Además en estos dos últimos años, se ha añadido la patología por COVID-19.
Hoy en día se dispone de protocolos de valoración en los equipos multidisciplinares de las unidades críticas, estos protocolos que se denominan ABCDEF, evalúan por sistemas a los pacientes:
- A: assess, prevent and manage pain (evaluación, prevención y manejo del dolor).
- B: both spontaneous awakening trial (SAT) and spontaneous breathing trials (SBTs) (prueba del despertar espontáneo y prueba de respiración espontánea).
- C: choice of analgesia and sedation (selección de analgesia y sedación).
- D: delirium (evaluación, prevención y manejo del delirio).
- E: early mobility and exercise (movilidad y ejercicio precoz):
–IMS (ICU Mobility Scale) (Escala de Movilidad en UCI). Es una escala que valora la movilidad en pacientes críticos.
–Medical Research Counsil (MRC) (Consejo de Investigación Médica). Escala validada y fácil de utilizar a nivel clínico a pie de cama, que permite evaluar la fuerza muscular en 3 grupos musculares de cada extremidad superior e inferior, en un rango de 0 (parálisis) a 5 (fuerza normal) para cada grupo muscular.
–Index of Barthel (Índice Barthel). Es un instrumento que mide la capacidad de la persona para la realización de diez actividades básicas de la vida diaria, obteniéndose una estimación cuantitativa del grado de dependencia del sujeto.
- F: family engagement and empowerment (participación y compromiso de la familia).
Los fisioterapeutas como parte de los equipos multidisciplinares, participan en la valoración, tratamiento y decisiones de equipo.
En 2020, en Estados Unidos, más de 4 millones de adultos estuvieron en alguna unidad de críticos y sobrevivieron la mayoría con secuelas por la estancia en la UCI.
Los pacientes ingresados en la UCI pueden necesitar fisioterapia por su patología previa, como consecuencia de una estancia prolongada, por la necesidad de VM, o por efectos secundarios farmacológicos, entre otras. Se van a dar complicaciones neurológicas, respiratorias, cardiacas, circulatorias, musculoesqueléticas, dolor y delirio. Todas ellas pueden beneficiarse del tratamiento de fisioterapia.
A nivel mundial, los fisioterapeutas forman parten de las unidades de UCI en equipos multidisciplinares, con presencia 24 horas los 365 días al año. Esto supone un aumento en la calidad y cantidad del tratamiento de fisioterapia de estos pacientes, con gran número de estudios donde se confirma la seguridad y efectividad de las técnicas de fisioterapia en estos pacientes.
En España aún estamos lejos de este modelo, aunque durante la pandemia por COVID-19 se ha demostrado que la accesibilidad a la fisioterapia aumenta la calidad de vida y disminuye los costes económicos.
La definición de fisioterapia según refleja en sus Estatutos Generales el Consejo General de Colegios de Fisioterapeutas (título I, capítulo I, artículo 1) es la siguiente: “La Fisioterapia es la ciencia y el arte del tratamiento físico; es decir, el conjunto de métodos, actuaciones y técnicas que, mediante la aplicación de medios físicos, curan y previenen las enfermedades, promueven la salud, recuperan, habilitan, rehabilitan y readaptan a las personas afectadas de disfunciones psicofísicas o a las que se desea mantener en un nivel adecuado de salud. El ejercicio de la fisioterapia incluye, además, la ejecución por el fisioterapeuta, por sí mismo o dentro del equipo multidisciplinario, de pruebas eléctricas y manuales destinadas a determinar el grado de afectación de la inervación y la fuerza muscular, pruebas para determinar las capacidades funcionales, la amplitud del movimiento articular y medidas de la capacidad vital, todas ellas enfocadas a la determinación de la valoración y del diagnóstico fisioterápico, como paso previo a cualquier acto fisioterapéutico, así como la utilización de ayudas diagnósticas para el control de la evolución de los usuarios. El objetivo último de la fisioterapia es promover, mantener, restablecer y aumentar el nivel de salud de los ciudadanos a fin de mejorar la calidad de vida de la persona y facilitar su reinserción social plena”.
Competencias del fisioterapeuta en UCI
Los fisioterapeutas pueden realizar valoración y tratamiento en las siguientes áreas:
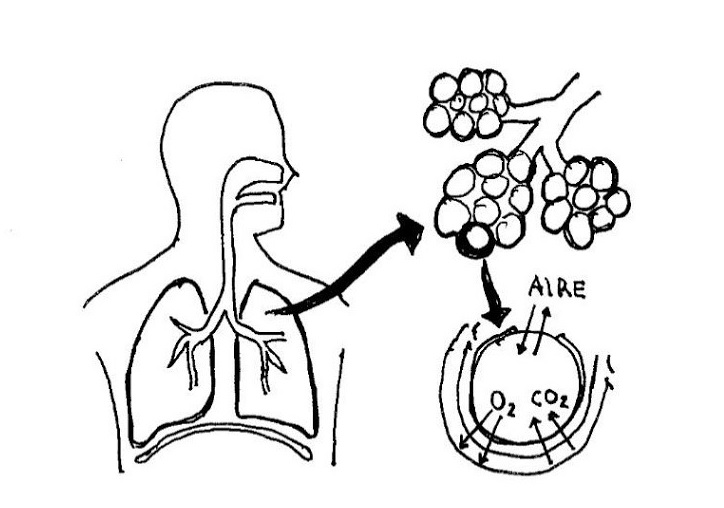
–A nivel respiratorio: implementación de oxigenoterapia, aerosolterapia, limpieza de secreciones a través de la higiene bronquial manual y/o asistida, humidificación, participación en la elección y cuidado de interfaces de la VM y ventilación mecánica no invasiva (VMNI), adaptación y monitorización de la VM, implementación de protocolos de weaning o destete, extubación, medidas de prevención de la neumonía asociado a la ventilación mecánica invasiva (NAVM).
Actualmente en algunas unidades, el fisioterapeuta interviene también en el campo de la ultrasonografía pulmonar y diafragmática. En algunos países los fisioterapeutas incluso asisten en las broncoscopias. Aún queda un largo camino por transitar, sobre todo en España.
–A nivel motor: selección de pacientes a tratar, cuidados posturales, movilización precoz pasiva, activo-asistida o activa según el estado clínico del paciente, ejercicio terapéutico, electroestimulación y terapia manual.
Además la movilización temprana ayuda a nivel dermatológico en la prevención de escaras por presión.
–A nivel neurológico: valoración y tratamiento de los pacientes con técnicas específicas para esta área.
–A nivel del dolor y delirio: evaluación a través de escalas propias de la UCI, teniendo en cuenta los resultados para aplicar el tratamiento adecuado.
–Bioética: participación con el resto del equipo en las discusiones acerca de los problemas bioéticos que presenten los pacientes, especialmente en el proceso de toma de decisiones y en la consideración de la eventual limitación del esfuerzo terapéutico.
En España como en otros países, a raíz de la pandemia por COVID-19 se han realizado guías sobre lo que debería realizar el fisioterapeuta en UCI.
Fisioterapia en UCI
Como hemos comentado anteriormente, las áreas en las que se realiza fisioterapia son: respiratoria, musculoesquelética, neurológica, cardíaca y circulatoria, dolor y delirio.
El trabajo del fisioterapeuta comprende una primera fase de valoración, una segunda de tratamiento (incluyendo en esta fase la monitorización continua) y por último una fase de evaluación final y registro de los resultados.
Valoración de fisioterapia en UCI
El fisioterapeuta debe realizar una completa anamnesis, para ello cuenta con la historia médica y de enfermería y los datos que pueda obtener del propio paciente y su familia.
Además el fisioterapeuta debe conocer las herramientas de diagnóstico que se utilizan en estos pacientes: pruebas funcionales respiratorias, pruebas de imagen (radiografías, ecografías, otras), escalas de medición del dolor, agitación/delirio, y fuerza muscular, medición de tensión arterial.
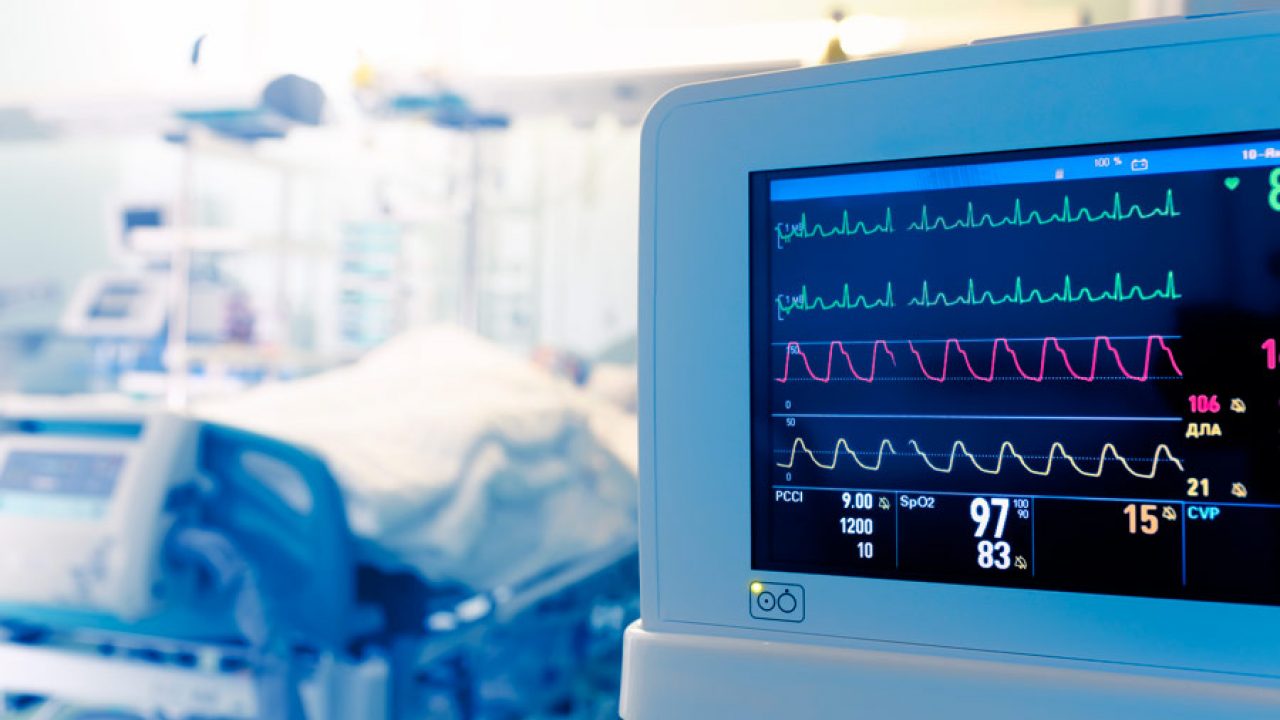
En la UCI, se monitorizan los signos vitales de foma continua para determinar la estabilidad hemodinámica del paciente y decidir en consecuencia su tratamiento. Los fisioterapeutas elaboran y adaptan el tratamiento correspondiente teniendo en cuenta estos parámetros:
- Saturación: el paciente debe encontrase en un rango de saturación entre 90-100%, para iniciar y realizar las técnicas de fisioterapia.
- Tensión: la hipotensión e hipertensión, pueden ser contraindicación de tratamiento; las variaciones de la tensión arterial pueden producirse en los cambios posturales y movilizaciones, siendo muy frecuentes dichas alteraciones en pacientes con patología cardiaca o neurológica.
- Temperatura: si el paciente tiene fiebre se debe valorar el motivo; en el caso que sea de origen respiratorio, puede estar indicada la fisioterapia.
- Frecuencia respiratoria y frecuencia cardiaca.
- Gasometría: los valores gasométricos se tendrán en cuenta para la intervención del fisioterapeuta.
- Balance hídrico: debe valorarse la situación del paciente y según los valores planificar un tratamiento adecuado.
- Pruebas respiratorias: auscultación, radiografía, espirometría y ecografía pulmonares son necesarias para la planificación del tratamiento.
- Escalas de dolor: Behavioral Pain Scale (BPS).
- Valoración de agitación y delirio: Richmond Agitation Sedation Scale (RASS) para la agitación y la escala Confusion Assessment Method for the Intensive Care Unit (CAM-ICU) para el delirio.
- Fuerza muscular: escala Medical Research Council (MRC).
- Fuerza de la musculatura respiratoria y capacidad tusígena: la evaluación de la fuerza inspiratoria se mide con la presión inspiratoria máxima y la presión espiratoria máxima para la fuerza espiratoria. La tos se mide con el pico tos, se pueden realizar en paciente con o sin VMI.
El fisioterapeuta al comienzo del tratamiento valora al paciente, monitoriza durante su intervención, realiza una valoración final, y registra los resultados de los mismos.
Tratamiento de fisioterapia en UCI
La selección de las técnicas adecuadas en cada caso y para cada paciente, serán según los resultados de la valoración inicial, teniendo en cuenta la formación y la experiencia del fisioterapeuta. Los objetivos a tratar pueden ser para mejorar a nivel respiratorio, neurológico, cardiaco, musculoesquelético, en el dolor o cognitivamente incluso.
La implementación de la fisioterapia en forma satisfactoria se logra con sólidos conocimientos de la fisiopatología, utilizando la experiencia clínica y la mejor evidencia científica adaptada a cada paciente en particular.
Los tratamientos pueden ser:
Respiratorio: técnicas de higiene bronquial, aumento de capacidad respiratoria y entrenamiento respiratorio. Basadas en la inspiración lenta, rápida, y espiración lenta o rápida. De forma manual o instrumental.
Intervención en la oxigenoterapia, aerosolterapia, humidificación, elección de interface, implementación de VM, VMNI. Desvinculación de la VM o weaning.
Osteomuscular, como prevención y tratamiento del delirio: se realizan los programas de movilización precoz, electroestimulación, ejercicio terapéutico y terapia manual.
La cinesiterapia (Figura 1, Figura 2) iniciada lo antes posible, es importante para evitar la formación de escaras y tratar además de los problemas musculoesqueléticos, respiratorios y cardiacos.

-Neurológico: las terapias más conocidas son Bobtah y Vojta; la terapia Bobath fue creada por el matrimonio Bobath en Inglaterra, se basa en la inhibición del tono y los patrones de movimiento anormales. Activando o facilitando el movimiento normal y estimulando en casos de hipotonía o inactividad muscular. La terapia Vojta creada por el doctor con el mismo nombre, es otra técnica de fisioterapia en la que se activan patrones motores innatos de forma refleja, es decir se activan los movimientos que se encuentran preestablecidos en el cerebro, pero que debido a una alteración cerebral no se encuentran activos. Cada vez más se introduce las terapias basadas en realidad virtual.
–Cardiovascular: técnicas de rehabilitación cardiaca cuando la patología y el estado clínico del paciente lo permita y siguiendo indicaciones del cardiólogo. Drenaje linfático, masaje circulatorio, posicionamiento y técnicas instrumentales, en casos de patología circulatoria/linfática.
–Dolor: la movilización precoz y la terapia manual son seguras y efectivas según la evidencia actual.
Evaluación
Durante todo el proceso de hospitalización los fisioterapeutas trabajan dentro de un equipo multidisciplinar adecuando los tratamientos a la situación del paciente. Se tendrán en cuenta las pruebas que otros profesionales, médicos, personal de enfermería, psicólogos, logopedas y terapeutas ocupacionales que vayan realizando, como analíticas, pruebas de imagen, pruebas funcionales, entre otras.
Conclusiones
Cada vez con más frecuencia se benefician del tratamiento de fisioterapia en los pacientes ingresados en UCI; se continúan realizando estudios para asegurar la seguridad y efectividad de estos tratamientos y para conocer el efecto de la fisioterapia en el estadio pos-UCI, tanto para minimizar las secuelas, aumentar la esperanza de vida pos-UCI y su traducción en ahorro de costes del proceso global.
Una parte importante de los pacientes que sobreviven a una estancia en UCI quedarán con secuelas importantes, disminuyendo su actividad laboral y social6. Disminuirá la calidad de vida y la esperanza de vida. Con la pandemia por COVID-19, esta problemática ha aumentado.
Esto supondrá un nuevo reto para el seguimiento en domicilio, que dependerá de la coordinación de la atención hospitalaria y atención primaria.